便秘治療が変わる
― 増え続ける患者、新たな治療選択
- 増え続ける便秘患者 ー クリニックに期待される役割とは
- 脱「江戸時代」!世界基準の薬剤、新しい機序の薬剤の登場で拡がる便秘治療の選択肢
- 慢性便秘治療薬の種類別解説:【図解】薬剤種類一覧
便秘患者は、潜在患者も含めると約1700万人ともいわれ、もはや「国民病」となった慢性便秘症。今後予測される患者さんの増加、次々と承認される世界基準の治療薬、新しい機序の薬剤の登場を背景に、クリニックから便秘治療を変革することが待たれています。
監修横浜市立大学大学院医学研究科・肝胆膵消化器病学教室 中島淳先生
増え続ける患者と
慢性便秘症治療におけるクリニックの役割
これからどのような便秘患者が増えるのか
厚生労働省の平成28年度国民生活基礎調査によると、便秘が最も多いのは男女とも80歳以上、次いで70〜79歳です。慢性便秘症最大のボリュームゾーンは70歳以上の高齢者と言えるでしょう。また、高齢者においては、男女の差はなく、男女ともに多いのが特徴です。
女性の便秘は、昔から言われていますが、近年において増加傾向にあります。月経前の女性はプロゲステロンが大腸の蠕動運動を抑えてしまうため、便秘になりやすい傾向があります。これにダイエットが加わると食事量の減少から排便を促す胆汁酸の分泌量が著しく減り、慢性便秘症を引き起こしやすくなります。また、薬剤の副作用によって発症する薬剤性便秘、神経疾患や内分泌疾患を原因とする症候性便秘なども増加しています。
高齢化、ダイエットを求める若い女性の増加、薬剤の影響、基礎疾患として便秘を持つものが増えてきたこと、いずれを見ても便秘の患者さんが減る因子はなく、増える一方だと言えるでしょう。

クリニックに期待される便秘治療における役割
まず、便秘症状のある患者さんの掘り起こしです。便秘には見逃せない別の疾患の徴候もありますので、問診による患者さんの掘り起こしは重要です。そして、患者さんが便秘を訴えた場合、まず識別しなければならないのは、便の通過障害が大腸における腫瘍、憩室、炎症など器質性によるものかどうかの診断です。器質性便秘である場合には専門医の治療が必要になります。
また、排便習慣の急激な変化、原因が特定できない体重減少、血便、発熱、腹部腫瘤などは警告徴候となります。これらの症状がみられる場合や通常の薬物治療で改善しない場合は専門医に紹介してください。
脱「江戸時代」!
拡がった便秘治療の選択肢
世界基準の薬剤、新しい機序の薬剤
これまで日本の便秘治療においては、新しい便秘薬も発売されておらず、海外と比べ、非常に遅れを取っていました。しかし、2012年以降、世界ですでに発売されている上皮機能変容薬・ルビプロストンやリナクロチドが発売され、さらに2018年には世界初・日本発となる胆汁トランスポーター阻害薬・エロビキシバットや、欧米のガイドラインにも記載のある浸透圧性下剤・ポリエチレングリコール、そしてラクツロースのゼリー剤も登場しました。次々と便秘治療薬が承認され、高齢者や小児においても個々に合わせた治療へと選択肢が増えました。
欧米でも、50年ほど前は酸化マグネシウムが使用されていましたが、その後、25年ほど前にポリエチレングリコール製剤が発売されています。このように、欧米では、長い時間をかけて、侵襲性が低く効果的な治療法を確立してきました。しかしながら、日本に世界基準の治療薬が登場したのは2012年以降のことで、まだ数年しか経っていません。シーボルトが薬を持ち込んだ幕末から200年近くもの間、浸透圧性下剤(酸化マグネシウム)と刺激性下剤の選択を行ってきた日本の医療において、前述の新薬がまだ浸透していないのも無理はありません。
2017年、日本で初めてとなる「慢性便秘症診療ガイドライン」が発刊され、「排便回数」だけでなく「排便の質」を重視した便秘治療が進みつつあります。患者さんの「高い満足度」を得るためには、エビデンスに基づいた新しい治療薬も選択肢の一つとして考慮し、患者さんに寄り添った治療選択をしていくことで、「質の高い治療」を提供することがポイントになります。
慢性便秘治療薬の種類別解説
膨張性下剤
便に水分を吸収させて軟らかくし、便量を増やします。便が増加するために腹部膨満を訴える例があります。世界消化器学会(World Gastroenterology Organisation)では、成人の慢性便秘症に対して第一段階として膨張性下剤の使用を推奨しています。
大腸刺激性下剤
大腸を刺激して排便を促す大腸刺激性下剤は、大きくアントラキノン系薬剤とジフェノール誘導体薬剤の2種類に分けられます。
センノシドやアロエ、大黄などのアントラキノン系薬剤は強い作用を持っています。使用は、頓用または短期間での投与がガイドラインでも推奨されており、旅行などの環境の変化などで便秘となった場合などの使用に適していると考えます。
浸透圧性下剤
浸透圧性下剤には、腸管に水分分泌を促す薬剤と、水分を保持し腸管に届ける薬剤の2種類があります。
腸管に水分分泌を促す薬剤:糖類・塩類下剤
腸内の浸透圧を高くして便の水分含量を増やす浸透圧性下剤には、塩類下剤と糖類下剤があります。塩類下剤で代表的なのは酸化マグネシウムで、国内で最も多く使用されています。糖類下剤で代表的なのはラクツロースで、ラクツロースは大腸内の腸内細菌により有機酸を産生して浸透圧を高め、水分を腸内へと移動させる働きをします。有機酸については腸管の蠕動運動を高めるとの報告があり、さらにラクツロースから産生される水素、メタンガスについても大腸壁の蠕動運動の関与が期待されています。
水分を保持し腸管に届ける薬剤:ポリエチレングリコール
海外のガイドラインでは、英国のNICEガイドライン(2010年)に小児便秘症に対してポリエチレングリコール製剤をファーストラインとして使用することが記載、北米小児栄養消化器肝臓学会および欧州小児栄養消化器肝臓学会のガイドライン(2014年)でも、小児便秘症治療にポリエチレングリコール製剤を用いることが推奨されています1,2)。成人に関しても、世界消化器病学会(WGO)のガイドライン(2010年)および米国消化器病学会(AGA)のガイドライン(2013年)においてポリエチレングリコール製剤が推奨されています3,4)。日本でも2018年に、2歳以上の小児から成人まで使用可能となりました。
ポリエチレングリコールは、それ自体が水分を保持して便に水を運ぶことで便を軟らかくします。服用してからの効果発現のタイミングが穏やかなのが特徴で、水に溶かして飲む薬剤のため、個々に合わせた用量調整がしやすいという利点もあります。
- NICE : National Institute for Health and Care Excellence
- WGO : World Gastroenterology Organisation
- AGA : American Gastroenterological Association
- 1)National Institute for Health and Care Excellence:Constipation in children and young people:diagnosis and management 2010, p.17-22
- 2)Tabbers MM, et al. : J Pediatr Gastroenterol Nutr 2014; 58(2):258-274
- 3)Lindberg G, et al. : J Clin Gastroenterol 2011; 45(6):483-487
- 4)Bharucha AE, et al. : Gastroenterology 2013; 144(1):211- 217
新たな作用機序による薬剤
新たな作用機序による薬剤として、上皮機能変容薬(腸液分泌促進薬)と胆汁酸トランスポーター阻害薬の2種類があります。
上皮機能変容薬(腸液分泌促進薬)
日本では、2012年以降に登場した新しい薬剤です。小腸末端の腸管上皮細胞のイオンチャネルに作用して、腸内の水分分泌や蠕動運動を促進します。小腸から通常よりも水分を多く含んだ状態で大腸に送り込むので、軟らかな便が出るようになります。
胆汁酸トランスポーター阻害薬
2018年に発売された胆汁酸トランスポーター阻害剤は、小腸での胆汁酸の再吸収を一部抑制するという世界で初めての作用機序をもつ薬剤です。小腸で吸収されなかった胆汁酸は大腸に送られ、水分分泌や腸管蠕動の促進を行います。便秘薬は、水分分泌を促し便を軟らかくする作用と大腸の蠕動運動を促進する2つの作用機序に大別されますが、この二つの作用をもつ薬剤として注目されています。
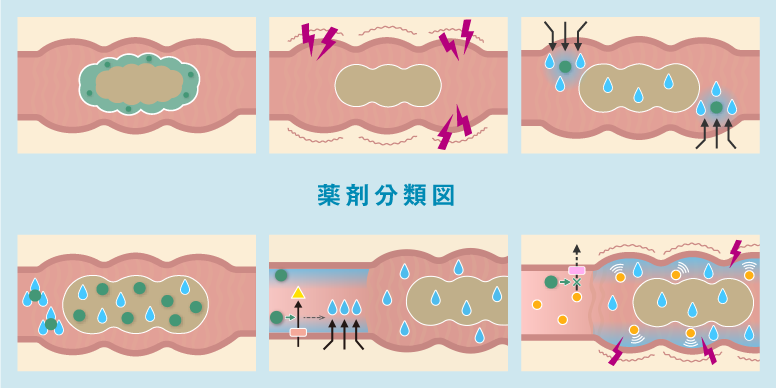
薬剤分類図5-7)
膨張性下剤

便に水分を吸収させて軟らかくし、便量を増やす
大腸刺激性下剤

大腸を刺激して排便を促す
浸透圧性下剤

腸内の浸透圧を高くして腸管に水分を移行させて、
便の水分含量を増やし軟らかくする

水分を保持したポリエチレングリコールが
便に水を運び、便を軟らかくする
新たな作用機序による薬剤

小腸上皮細胞のイオンチャネルに作用し、
腸内の水分分泌を促進し便を軟らかくする

腸管内の胆汁酸を増やすことで、腸内の水分分泌や
大腸蠕動運動を促進し、便を軟らかくする
- 5) 日本消化器病学会関連研究会 慢性便秘の診断・治療研究会 編:慢性便秘症診療ガイドライン 2017, p64, 66, 69, 71 より作図
- 6) モビコール®配合内用剤 医薬品インタビューフォーム 2019年12月改訂(第4版)より作図
- 7) グーフィス®錠5mg 医薬品インタビューフォーム 2020年3月改訂(第4版)より作図
まずは問診票や診察で患者さんの掘り起こしを
新薬の登場により、便秘治療の幅は大きく拡がりました。一方、「便秘は病気ではない」という誤った認識や、「恥ずかしい」といった理由から、便秘を主訴といて来院する患者さんは多くはありません。また、自覚症状がないが実は便秘だったということもあります。
患者数は潜在患者を含めて約1700万人ともいわれ、もはや「国民病」となった慢性便秘症。高齢化とともに今後さらなる増加が予想されます。クリニックでは、まずは問診票への「排便状況」の項目取り入れや、診察での排便状態確認をし、便秘症状に悩む患者さんの掘り起こしを進めましょう。

- 監修
-
横浜市立大学大学院医学研究科・肝胆膵消化器病学教室
主任教授 診療部長中島 淳 先生
1999年から2001年までハーバード大学客員准教授を務め、腸管免疫の研究にあたる。医療従事者向けの「慢性便秘症診療ガイドライン」作成メンバーとして尽力し、海外の便秘薬や最先端治療に精通。
※2019年3月現在の情報です。